Гестационный сахарный диабет презентация
Содержание
- 2. Определение Транзиторное нарушение углеводного обмена впервые возникшее в период беременности
- 3. Какие гормональные изменения отмечаются в организме женщины при физиологически протекающей беременности?
- 4. Гормональные и метаболические изменения при нормальной беременности Повышается
- 5. Механизмы развития патологической инсулинорезистентности при ГСД Генетические дефекты: мутации гликогенсинтетазы, генов
- 6. Патогенез ГСД Инсулинорезистентность Нарушение ритма секреции инсулина
- 7. Факторы риска развития ГСД возраст более 30 лет; ИМТ > 30;
- 8. Осложнения в организме матери при ГСД Невынашивание беременности Поздний гестоз беременности
- 9. Осложнения у плода и новорожденного при ГСД Антенатальная гибель плода Макросомия
- 10. Классификация и принципы лечения ГСД
- 11. Показания к ПТТГ (75 г глюкозы) Гликемия натощак >4,4 и <5,3ммоль/л
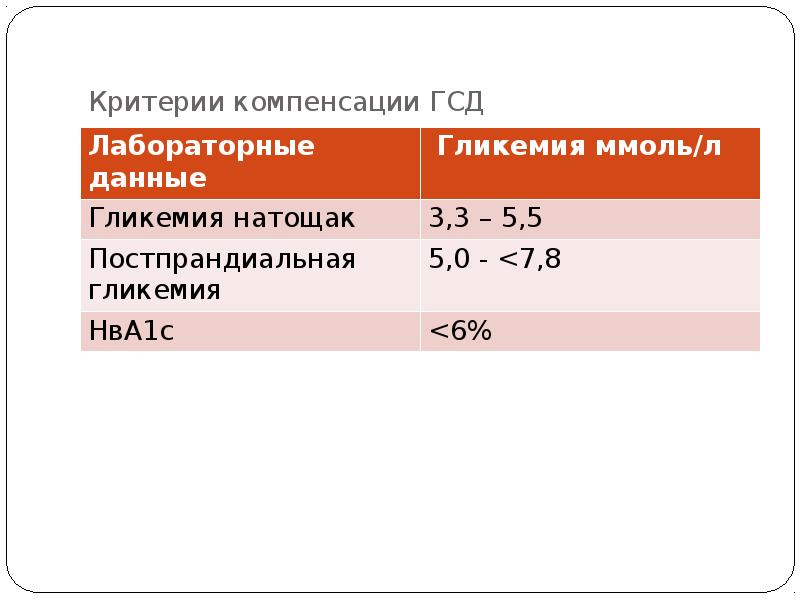
- 12. Критерии компенсации ГСД
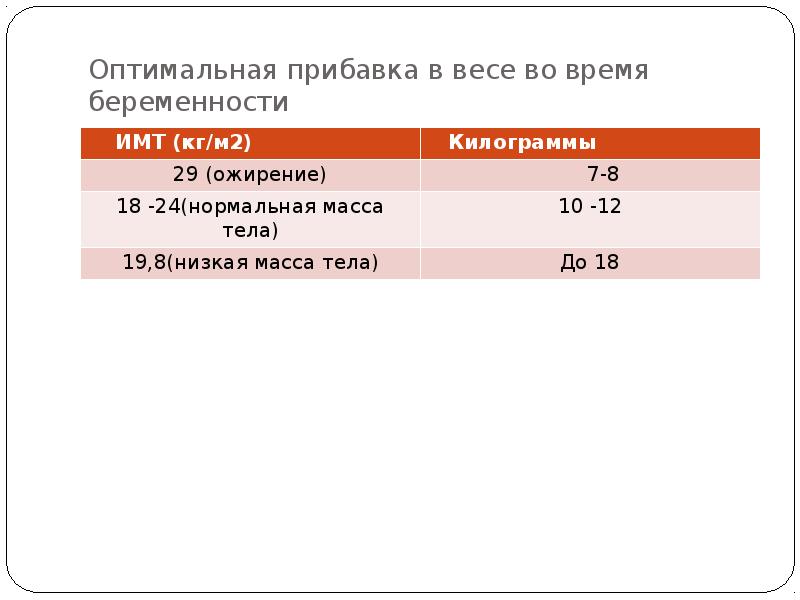
- 13. Оптимальная прибавка в весе во время беременности
- 14. Критерии проведения ПТТГ после родоразрешения Через 6 недель после родоразрешения Через
- 15. Глитазоны (тиазолидиндионы) В присутствии эндогенного инсулина, соединяясь с PPAR-α∕ץ рецепторами в
- 16. Тиазолидиндионы =Глитазоны =сенситайзеры устраняют инсулинорезистентность Это синтетические лиганды ץ –рецепторов,
- 17. Показания к назначению женщинам с гестационным сахарным диабетом в послеродовом периоде
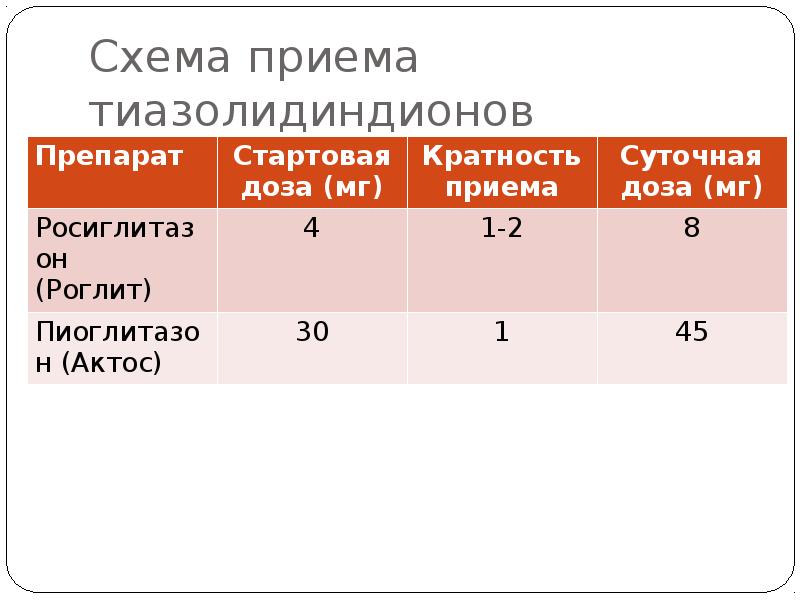
- 18. Схема приема тиазолидиндионов
- 19. Клинические рекомендации по диабету и беременности МДФ
- 20. Клинические рекомендации МДФ: необходимость скрининга Впервые удалось достичь всемирного консенсуса
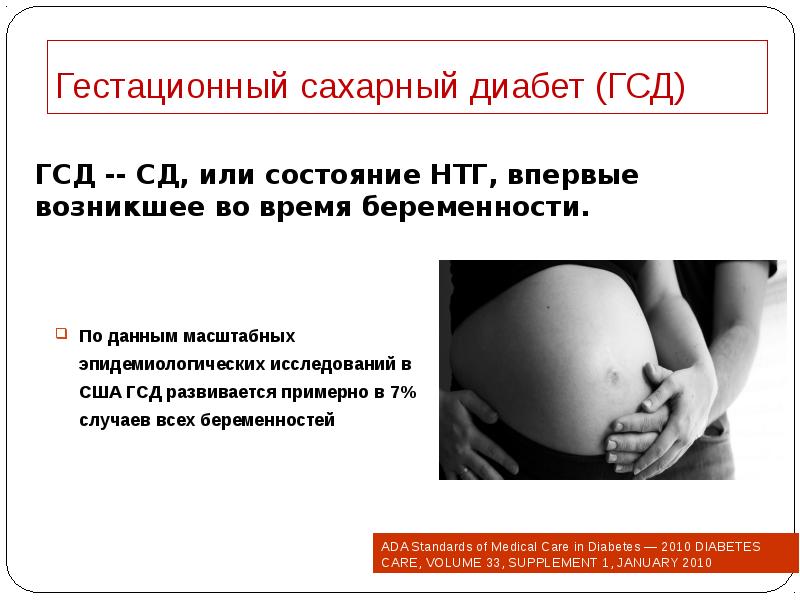
- 21. Гестационный сахарный диабет (ГСД) По данным масштабных эпидемиологических исследований в США
- 22. Факторы риска ГСД: Избыточная масса тела (более 20% от идеальной)
- 23. Клинические рекомендации МДФ: попытка унификации тестирования Независимо от наличия факторов
- 24. Клинические рекомендации АДА 2010:
- 25. Беременность и СД: повышенный риск для матери и плода
- 26. Беременность и СД: когда зачатие нежелательно
- 27. Планирование беременности Для женщин с ранее диагностированным диабетом, гликемический контроль
- 28. Планирование беременности: обследование и подготовка Обучение в школе диабета; Информирование о
- 29. Планирование беременности: обследование и подготовка Фолиевая к-та 500 мкг/сутки; калия йодид
- 30. Клинические рекомендации МДФ: препараты, которые необходимо отменить Любые ПССП;
- 31. Клинические рекомендации МДФ: необходимость назначения инсулина В случае возникновения ГСД,
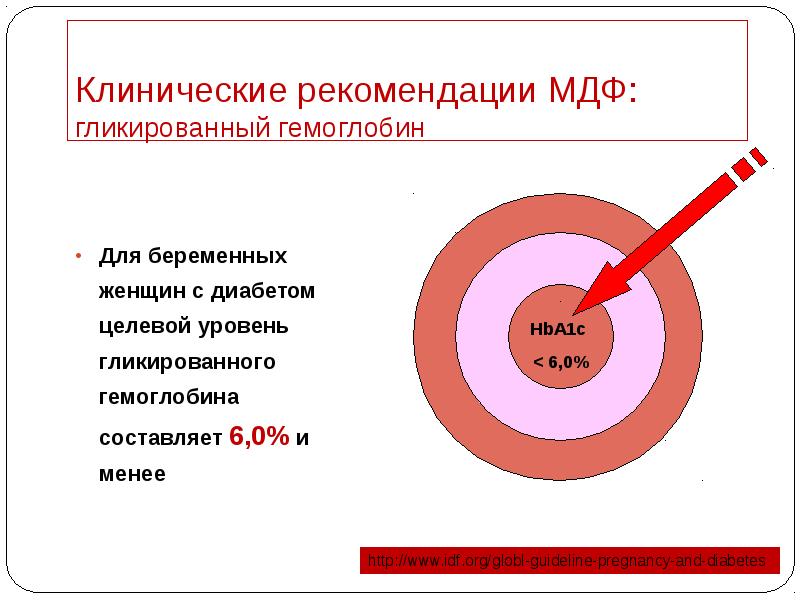
- 32. Клинические рекомендации МДФ: гликированный гемоглобин Для беременных женщин с диабетом
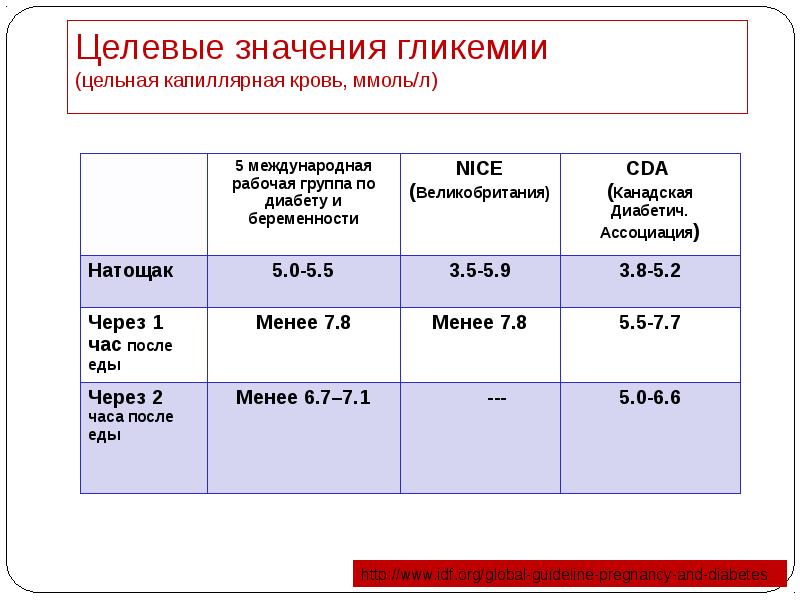
- 33. Целевые значения гликемии (цельная капиллярная кровь, ммоль/л)
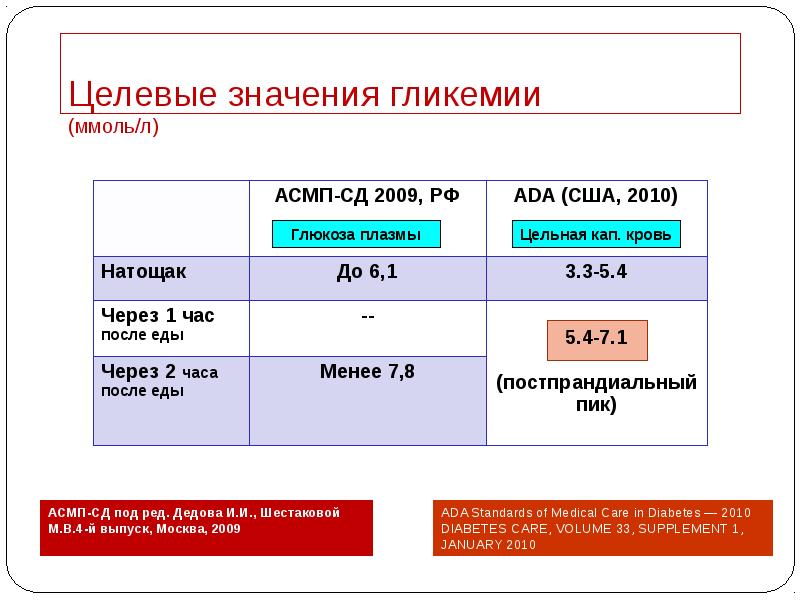
- 34. Целевые значения гликемии (ммоль/л)
- 35. Клинические рекомендации МДФ: самоконтроль гликемии Беременные с диабетом по возможности
- 36. Самостоятельное определение сахара крови Позволяет достичь целевых значений сахара крови; Помогает
- 37. Рекомендации МДФ: Частота и интенсивность самоконтроля должны быть индивидуализированы. Цели
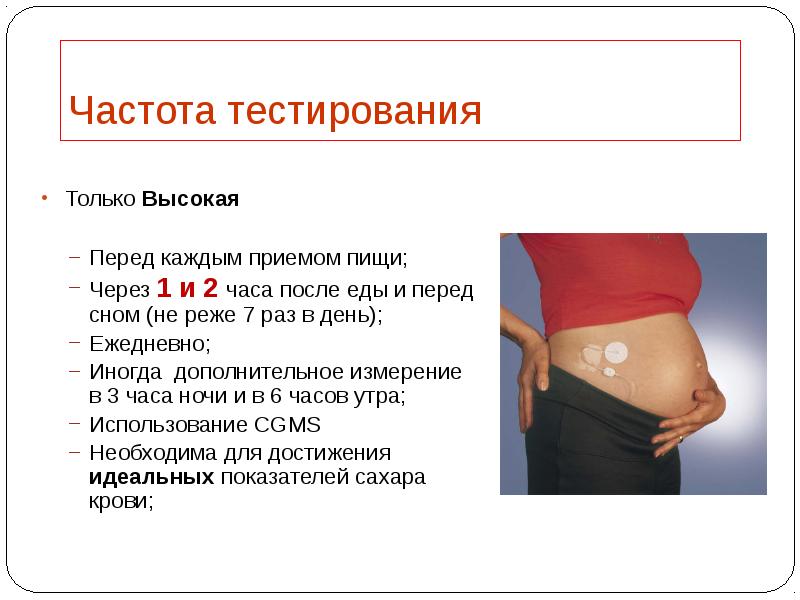
- 38. Важные временные точки тестирования Перед приемами пищи; Через 1 и 2
- 39. Частота тестирования Только Высокая Перед каждым приемом пищи; Через
- 40. Если есть сомнения в результате измерения… Нанесли ли Вы достаточно крови
- 41. Ограничения самоконтроля Болезненность, инвазивность; Недостаточная точность при неправильном использовании;
- 42. Какой прибор нужен пациентке?
- 43. Многообразие глюкометров
- 44. Измерение ацетона в моче Рекомендуется регулярный контроль ацетонурии, особенно при
- 45. Инициация инсулинотерапии АДА: Цельная кровь натощак >5,3 ммоль/л; 1-часовая постпрандиальная цельная
- 46. Клинические рекомендации МДФ: коррекция доз инсулина Дозы должны корригироваться с
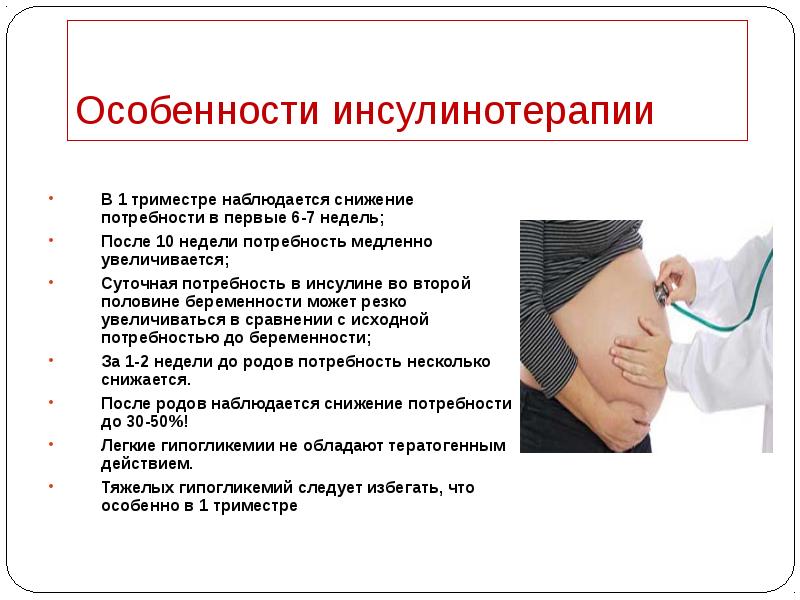
- 47. Особенности инсулинотерапии В 1 триместре наблюдается снижение потребности в первые 6-7
- 48. Клинические рекомендации МДФ: физическая нагрузка
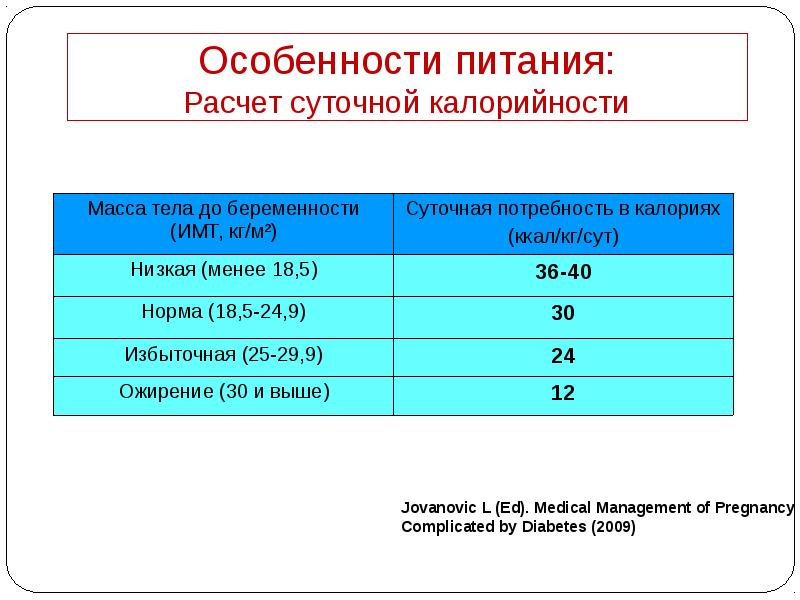
- 49. Клинические рекомендации МДФ: особенности питания
- 51. Мониторинг глазного дна Состояние глазного дна следует оценивать при планировании
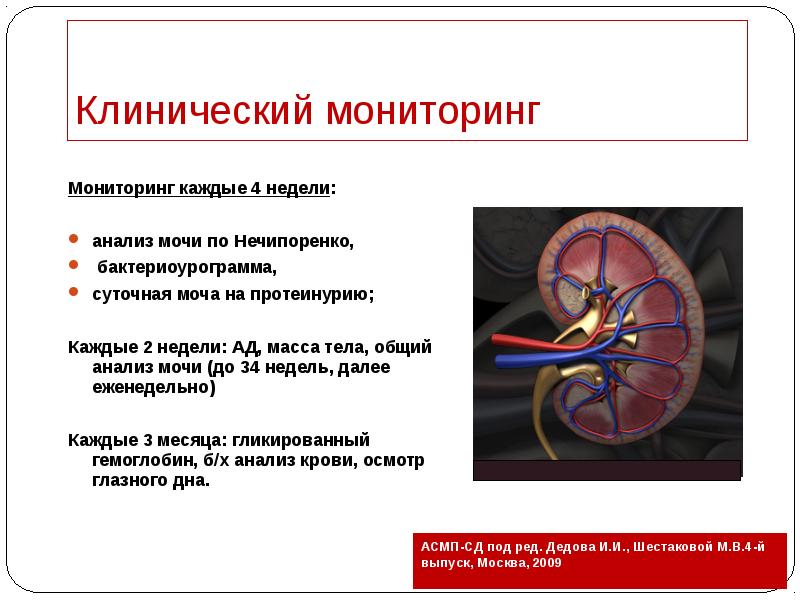
- 52. Клинический мониторинг Мониторинг каждые 4 недели: анализ мочи по
- 53. Клинические рекомендации МДФ: грудное вскармливание Следует поощрять грудное вскармливание у
- 54. Наблюдение после родов при выявлении ГСД Через 6-12 недель после родов
- 55. Скачать презентацию











































Слайды и текст этой презентации
Похожие презентации