Внегоспитальные пневмонии тяжелого течения презентация
Содержание
- 2. Внегоспитальная пневмония Внегоспитальная пневмония (ВП) – широко распространенное заболевание у взрослых,
- 3. Внегоспитальная пневмония тяжелого течения Под внегоспитальной пневмонией следует понимать острое заболевание,
- 5. Эпидемиология В США ежегодно регистрируется 5-6 млн случаев ВП, из них
- 6. Частота выявления различных возбудителей ВП у пациентов, госпитализированных в ОРИТ (по
- 7. Рейтинговая схема для оценки силы рекомендаций
- 9. Диагностика Диагностические исследования при ТВП направлены на подтверждение диагноза пневмонии,
- 10. Диагностика С целью этиологической диагностики ТВП целесообразно использовать следующие методы: Культуральное
- 11. Оценка прогноза ТВП чаще всего ассоциируется с заболеванием, характеризующимся крайне
- 12. Шкалы и алгоритмы оценки прогноза при ВП, определения критериев госпитализации в
- 13. Балльная оценка факторов риска неблагоприятного прогноза
- 14. Классы риска и клинический профиль больных с ВП прогноз является неблагоприятным
- 15. Шкала CURB/CRB-65 Алгоритм оценки риска неблагоприятного прогноза и выбора места лечения
- 16. Алгоритм оценки риска неблагоприятного исхода и выбора места лечения при ВП
- 17. Необходимость госпитализации в ОРИТ Наиболее эффективным инструментом для выработки показаний к
- 18. IDSA/ATS критерии тяжелой ВП
- 19. Шкала SMART-COP Оцениваемые параметры в шкале SMART-COP/SMRT-CO
- 20. Декомпенсация (или высокий риск декомпенсации) сопутствующей патологии Существенный вклад в
- 21. Отягощенный социальный статус Несмотря на единодушие большинства экспертов о необходимости
- 22. Лечение Всем пациентам с ТВП показано назначение системных антимикробных препаратов
- 23. Антибактериальная терапия Системную антибактериальную терапию (АБТ) ТВП целесообразно начинать в
- 24. Оценка эффективности стартового режима АБТ должна проводиться через 48-72 ч с
- 25. Неантибактериальная (адъювантная) терапия Среди ЛС, относящихся к адъювантной терапии, наиболее
- 26. Респираторная поддержка Пациентам с ТВП респираторная поддержка показана при РаО2
- 28. Показания к ИВЛ при острой ДН на фоне тяжелой ВП [D].
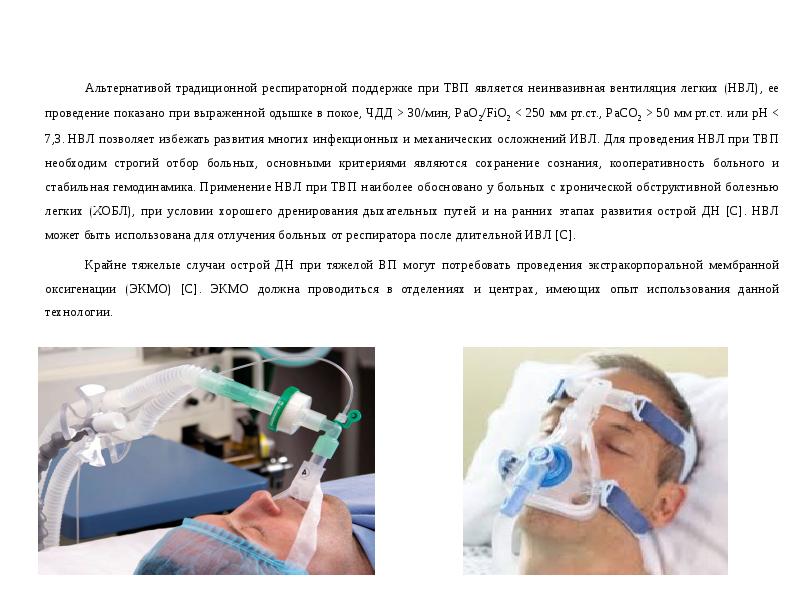
- 29. Показания к неинвазивной вентиляции легких при тяжелой ВП.
- 30. Показания и противопоказания к ЭКМО.
- 31. Профилактика Для вторичной профилактики ВП рекомендуется использование пневмококковых (23-валентная полисахаридная
- 33. Респираторная поддержка Острая ДН развивается у 58-87% больных с ТВП, потребность
- 34. Следует подчеркнуть, что для проведения НВЛ при тяжелой ВП необходим строгий
- 35. Скачать презентацию


























![Показания к ИВЛ при острой ДН на фоне тяжелой ВП [D]. Показания к ИВЛ при острой ДН на фоне тяжелой ВП [D].](/documents_7/5e30acb56f1d7ed51255466bb126a18d/img27.jpg)






Слайды и текст этой презентации
Скачать презентацию на тему Внегоспитальные пневмонии тяжелого течения можно ниже:
Похожие презентации





























