Экспертная оценка качества медицинских услуг в организациях, оказывающих специализированную медицинскую помощь презентация
Содержание
- 2. 1) аккредитация — процедура признания особого статуса и правомочий физических и
- 3. 4) здравоохранение — совокупность медицинских, социально-экономических, политических и иных мер, направленных
- 4. 8) органы управления здравоохранением — уполномоченный орган в области здравоохранения, местные
- 5. 12) медицинская помощь — комплекс медицинских услуг, направленных на сохранение и
- 6. 16) государственный контроль в сфере оказания медицинских услуг — проверка, проводимая
- 7. 20) независимая экспертиза — процедура, проводимая в целях обеспечения прозрачности и
- 8. 24) народная медицина (целительство) — совокупность накопленных народом эмпирических сведений о
- 9. 29) первичная медицинская документация - набор документов, предназначенных для записи данных
- 10. 31) клинический протокол - документ, устанавливающий общие требования к оказанию медицинской
- 11. определяется использованием медицинской науки и технологии с наибольшей пользой для здоровья
- 12. История развития системы управления качеством медицинской помощи в Казахстане (1) За
- 13. История развития системы управления качеством медицинской помощи в Казахстане (2) Приказ
- 14. История развития системы управления качеством медицинской помощи в Казахстане (3) С
- 15. Обзор международного опыта в области управления качеством медицинской помощи (1) В
- 16. Обзор международного опыта в области управления качеством медицинской помощи (2) В
- 17. Обзор международного опыта в области управления качеством медицинской помощи (3) В
- 18. Обзор международного опыта в области управления качеством медицинской помощи (4) Зарубежный
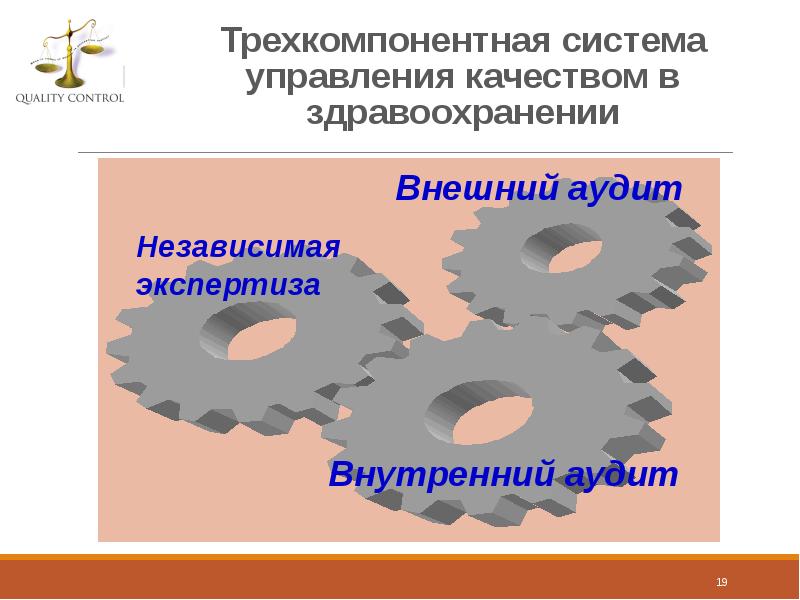
- 19. Трехкомпонентная система управления качеством в здравоохранении
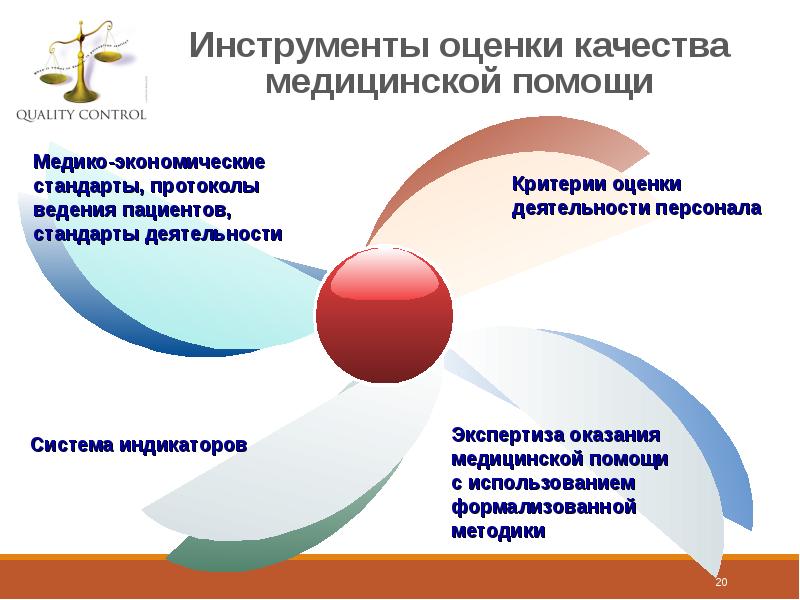
- 20. Инструменты оценки качества медицинской помощи
- 21. В рамках системы управления качеством определены следующие направления деятельности (1):
- 22. В рамках системы управления качеством определены следующие направления деятельности (2):
- 23. Приказ Министра здравоохранения и социального развития Республики Казахстан от 27 марта
- 24. Организация и проведение внутренней экспертизы (1) 1. Внутренняя экспертиза осуществляется Службой
- 25. Организация и проведение внутренней экспертизы (2) 5) изучение мнения сотрудников
- 26. приобретение главными врачами, заместителями главных врачей по лечебной работе, специалистами по
- 27. Обеспечение качества анонимное анкетирование персонала и представителей кафедр; ответственное лицо по
- 28. Этапы экспертизы
- 29. Экспертиза осуществляется путем проведения: 1) текущего анализа, в ходе которого изучается
- 30. Качество сбора анамнеза оценивается по четырем критериям: 1) отсутствие сбора анамнеза;
- 31. При оценке соответствия диагностических исследований учитываются пять критериев: 1) диагностические мероприятия
- 32. Оценка правильности и точности постановки клинического диагноза проводится по четырем критериям:
- 33. Оценка своевременности и качества консультаций специалистов осуществляется по четырем критериям: 1)
- 34. Оценка назначенных лечебных мероприятий проводится по следующим критериям: 1) отсутствие лечения
- 35. Оценка достигнутого результата проводится по следующим критериям: 1) достижение ожидаемого клинического
- 36. Особенности экспертизы на уровне стационара
- 37. Случаи (разделы деятельности), подлежащие внутренней экспертизе и периодичность проведения внутренней экспертизы
- 38. Экспертиза средней длительности лечения (1) I период – от поступления больного
- 39. Экпертиза средней длительности лечения (2) III период – лечение больного квалификация
- 40. Проверка соблюдения правил формулировки диагнозов (1) Требования к формулировке заключительного
- 41. Проверка соблюдения правил формулировки диагнозов (2)
- 42. Проверка соблюдения правил формулировки диагнозов (3)
- 43. Проверка соблюдения правил формулировки диагнозов (4)
- 44. Проверка соблюдения правил формулировки диагнозов (4)
- 45. Проверка соблюдения правил формулировки диагнозов (5)
- 46. Проверка соблюдения правил формулировки диагнозов (6)
- 47. К дефектам оформления первичной медицинской документации, приведшим к невозможности оценить динамику
- 48. При летальных исходах, связанных с терапевтическими, хирургическими и диагностическими вмешательствами, важно
- 49. 5. Отсутствие обоснования лечебно-диагностического плана ведения пациента. 5. Отсутствие обоснования
- 51. 7. Отсутствие или небрежное заполнение листа врачебных назначений с отметками о
- 52. 8. Отсутствие или небрежное заполнение температурного листа. 8. Отсутствие или
- 53. 11. Отсутствие или небрежное заполнение выписного эпикриза, необходимого для соблюдения преемственности
- 54. Дефекты оформления первичной медицинской документации (ПМД) в медицинской организации: непредставление
- 55. Дефектом качества медицинской помощи является нарушение общих правил назначения лекарственных средств:
- 58. 5. В МО, в которых работает один врач (участковая больница, родильный
- 59. 6. Назначение нижеперечисленных специальных лекарственных средств больному, находящемуся в неспециализированном стационаре
- 60. а) одномоментного внутривенного или внутриартериального введения лекарственных средств, содержащих более 10
- 61. Таким образом, обязательными для соблюдения правилами назначения лекарственных средств являются:
- 62. Имеющийся опыт проведения экспертизы качества в стационаре позволил придти к некоторым
- 63. Предметом экспертизы качества медицинских услуг является анализ и оценка результатов оказанных
- 64. Классическое определение индикатора качества медицинской помощи (А. Донабедиан) «Индикатор качества
- 65. Индикаторы качества медицинской помощи должны отражать ее основные характеристики:
- 66. индикаторы структуры - критерии обеспеченности человеческими, финансовыми и техническими ресурсами; 2)
- 67. При экспертизе по индикаторам структуры оценивается соответствие ресурсного обеспечения медицинской организации
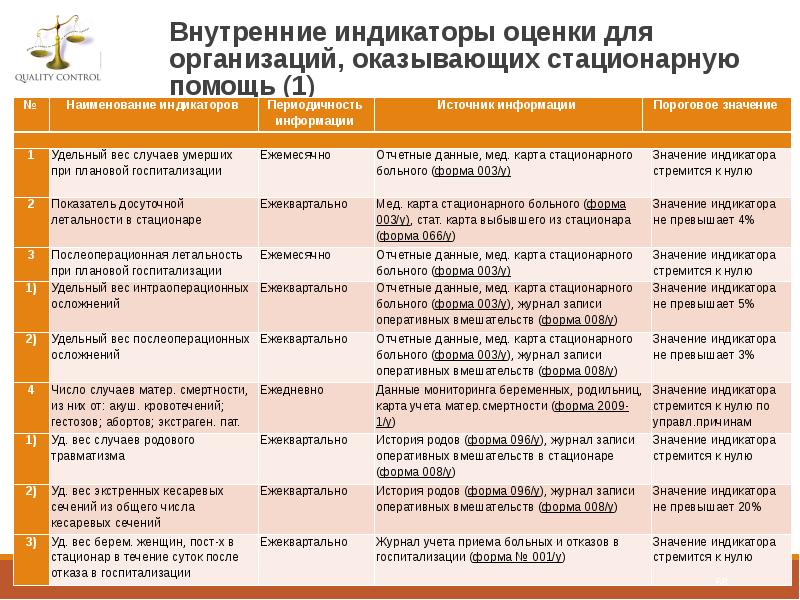
- 68. Внутренние индикаторы оценки для организаций, оказывающих стационарную помощь (1)
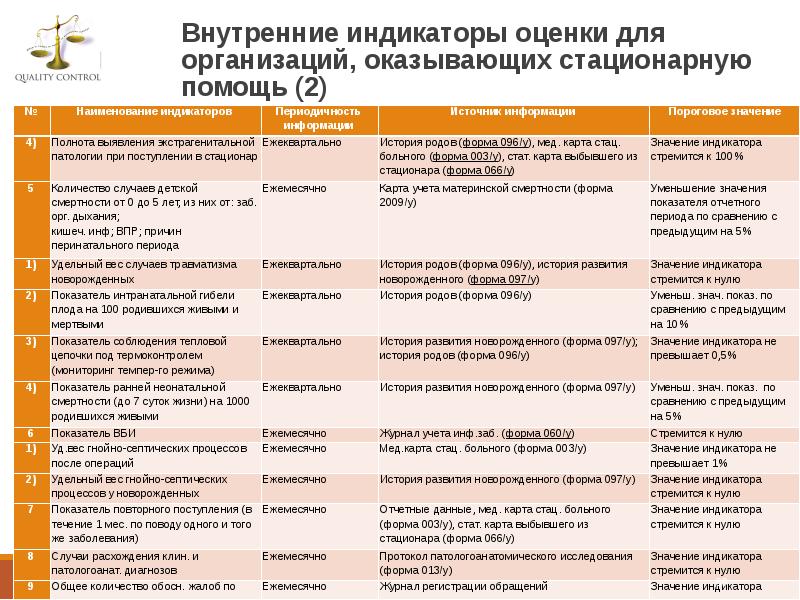
- 69. Внутренние индикаторы оценки для организаций, оказывающих стационарную помощь (2)
- 70. Примеры дополнительных индикаторов качества медицинской помощи на региональном уровне (1):
- 71. Примеры дополнительных индикаторов качества медицинской помощи на региональном уровне (2):
- 72. Примеры дополнительных индикаторов качества медицинской помощи на региональном уровне (3):
- 73. Благодарю за внимание!
- 74. Скачать презентацию





































































Слайды и текст этой презентации
Скачать презентацию на тему Экспертная оценка качества медицинских услуг в организациях, оказывающих специализированную медицинскую помощь можно ниже:
Похожие презентации