Лимфопролиферативные заболевания презентация
Содержание
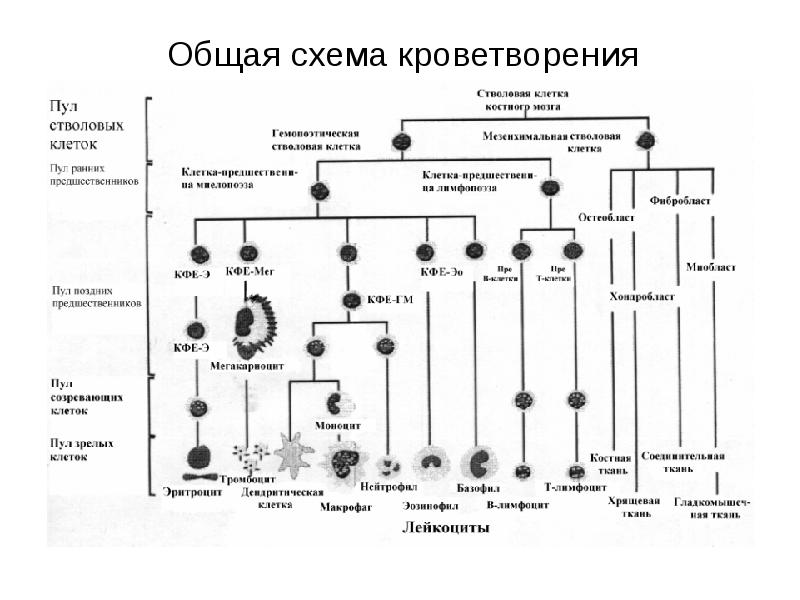
- 2. Общая схема кроветворения
- 3. Этапы созревания лимфоцитов костный мозг стволовая клетка – клетка предшественница
- 4. Этиопатогенез лимфопролиферативных заболеваний Предрасполагающие факторы: хроническая антигенная стимуляция, иммунодефицит и
- 5. Генетические повреждения при лимфомах можно подразделить на две крупные категории: активация
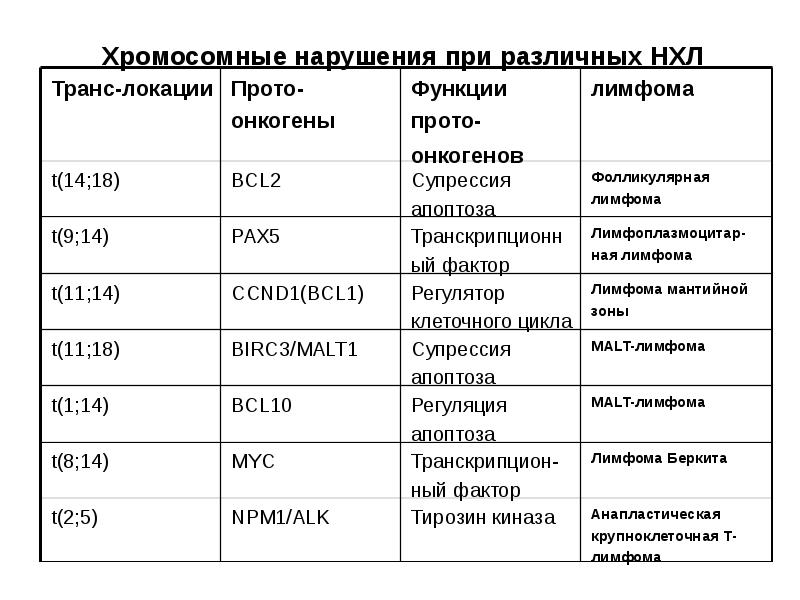
- 6. Хромосомные нарушения при различных НХЛ
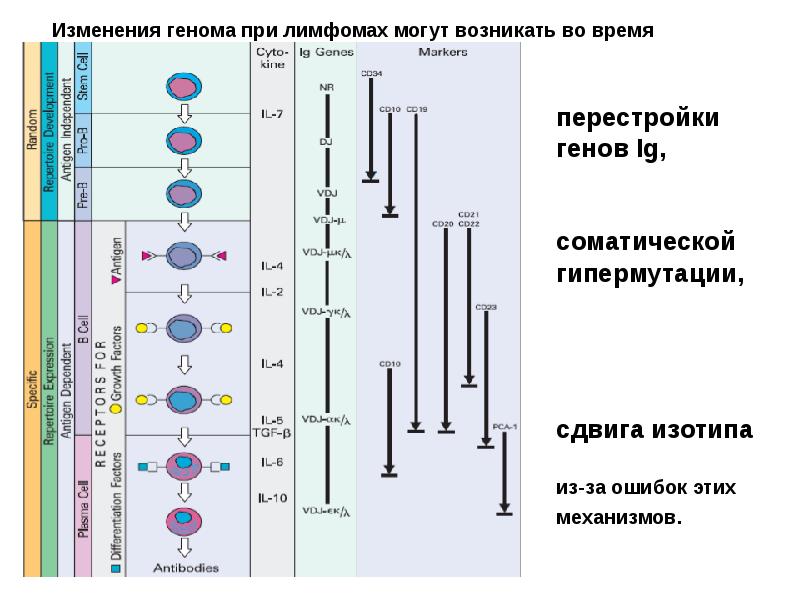
- 7. При созревании от костно-мозговой клетки-предшественницы лимфопоэза до плазматической клетки, геном В-лимфоцитов
- 9. Главная особенность лимфомагенеза в преобладании среди хромосомных нарушений транслокаций с участием
- 10. Классификация ВОЗ лимфопролиферативных заболеваний
- 11. Классификация ВОЗ лимфопролиферативных заболеваний (2) В-клеточные лимфопролиферативные процессы с неопределенным опухолевым
- 12. В-клеточные лимфопролиферативные заболевания, не вошедшие в классификацию ВОЗ В-крупноклеточная лимфома
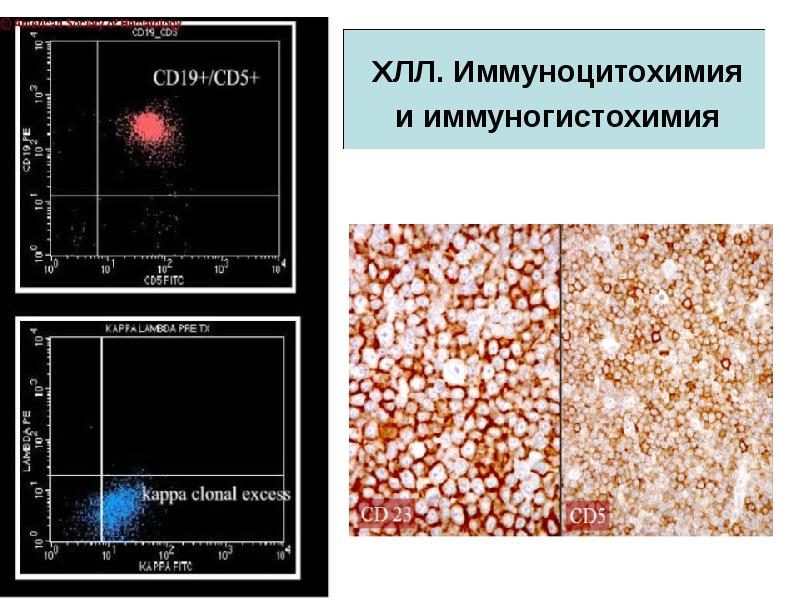
- 14. В-клеточный хронический лимфолейкоз - моноклональная пролиферация CD5-позитивных зрелых В-лимфоцитов с первичным
- 15. Хронический лимфолейкоз Наиболее часто встречающийся лейкоз в западной Европе (30% всех
- 16. Критерии диагноза В-ХЛЛ (NCI - sponsored СLL Working group USA)
- 17. Хронический лимфолейкоз SmIg (k / λ+) характерна слабая экспрессия
- 18. Алгоритм диагностики В-ХЛЛ
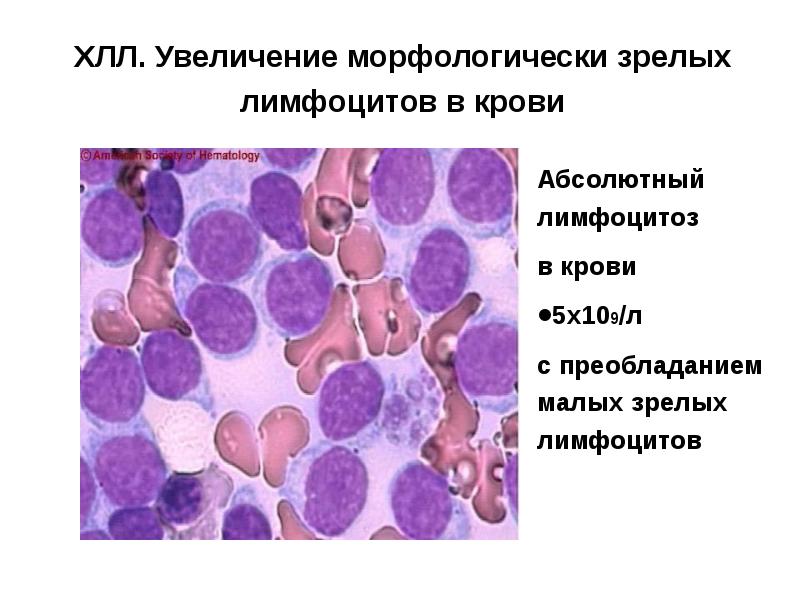
- 19. ХЛЛ. Увеличение морфологически зрелых лимфоцитов в крови
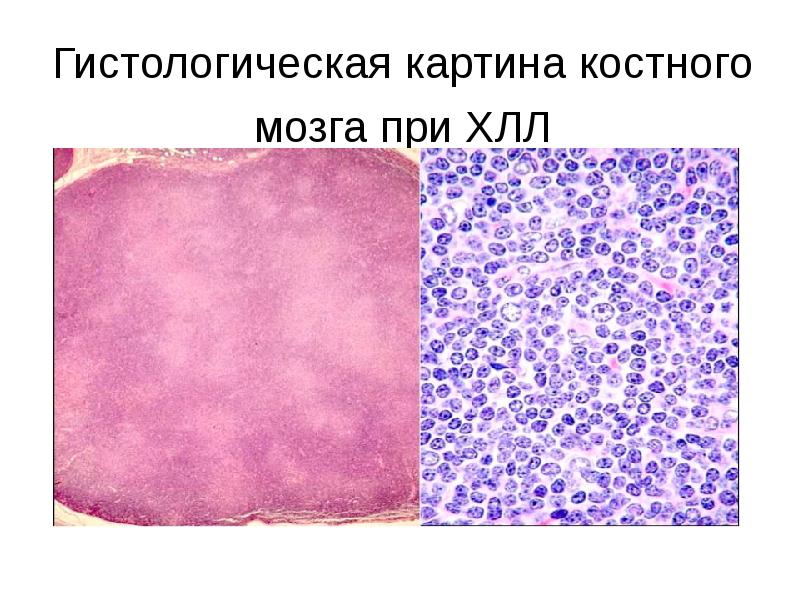
- 20. Гистологическая картина костного мозга при ХЛЛ
- 22. Наиболее типичные хромосомные нарушения при В- ХЛЛ
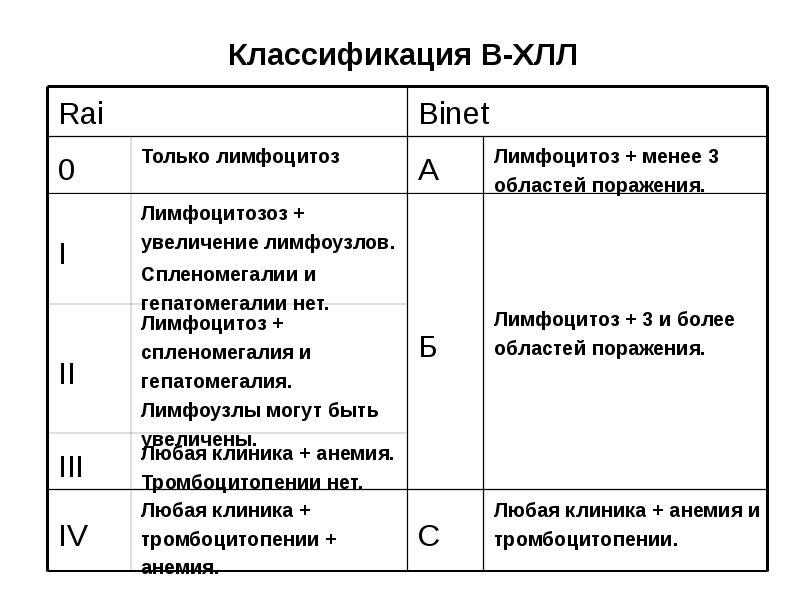
- 23. Классификация В-ХЛЛ
- 24. Симптомы, требующие дифференциального диагноза с другими заболеваниями Лейкоцитоз Лимфоцитоз Гипогаммаглобулинемия
- 25. Дифференциальный диагноз ХЛЛ (1) Инфекции туберкулез Вирусные (инфекционный мононуклеоз, EBV, CMV,
- 26. Дифференциальный диагноз ХЛЛ (2) Опухолевые заболевания В-клеточные Пролимфоцитарный лейкоз Лейкемическая фаза
- 27. Дифференциальный диагноз ХЛЛ (3) Опухолевые заболевания Т-клеточные Пролимфоцитарный лейкоз Лейкемическая фаза
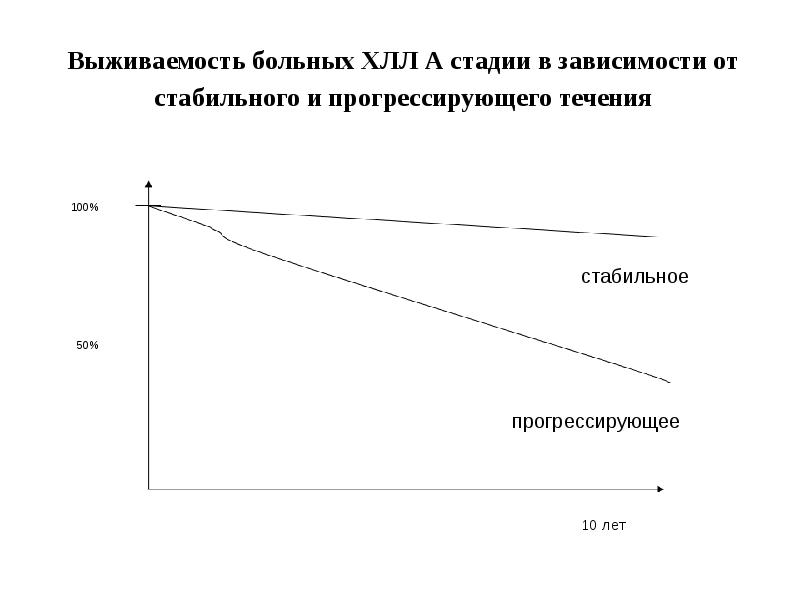
- 28. Выживаемость больных ХЛЛ А стадии в зависимости от стабильного и прогрессирующего
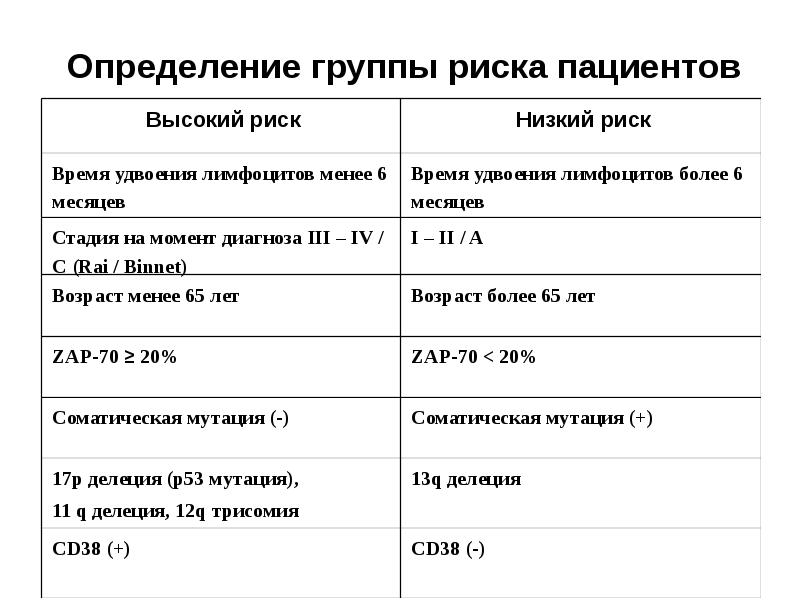
- 29. Определение группы риска пациентов
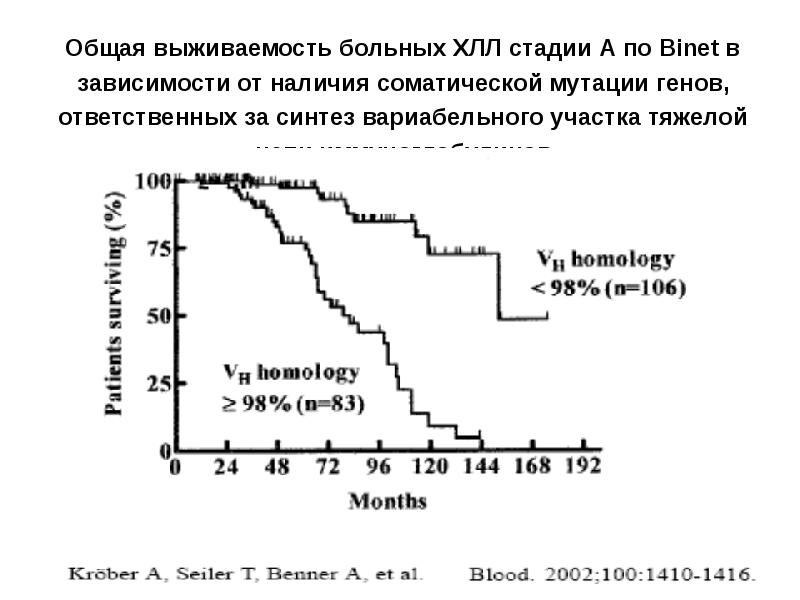
- 30. Общая выживаемость больных ХЛЛ стадии А по Binet в зависимости от
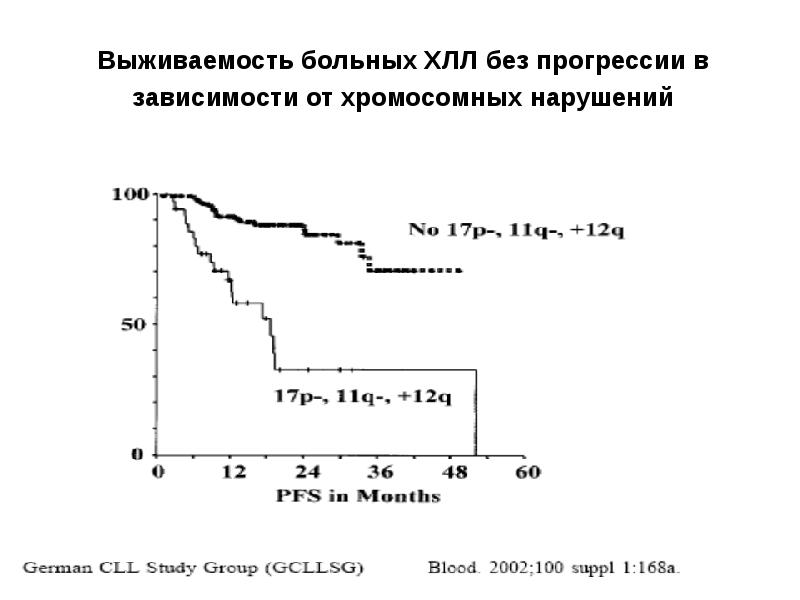
- 31. Выживаемость больных ХЛЛ без прогрессии в зависимости от хромосомных нарушений
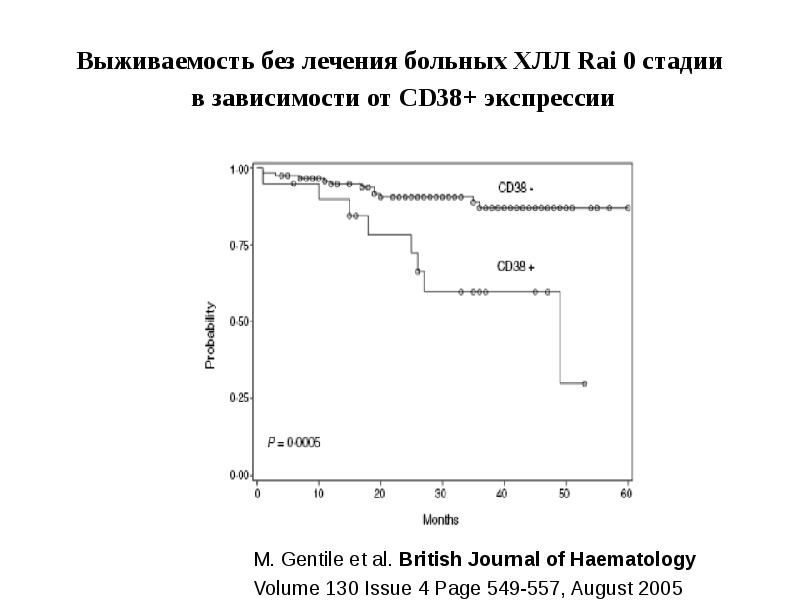
- 32. Выживаемость без лечения больных ХЛЛ Rai 0 cтадии в зависимости от
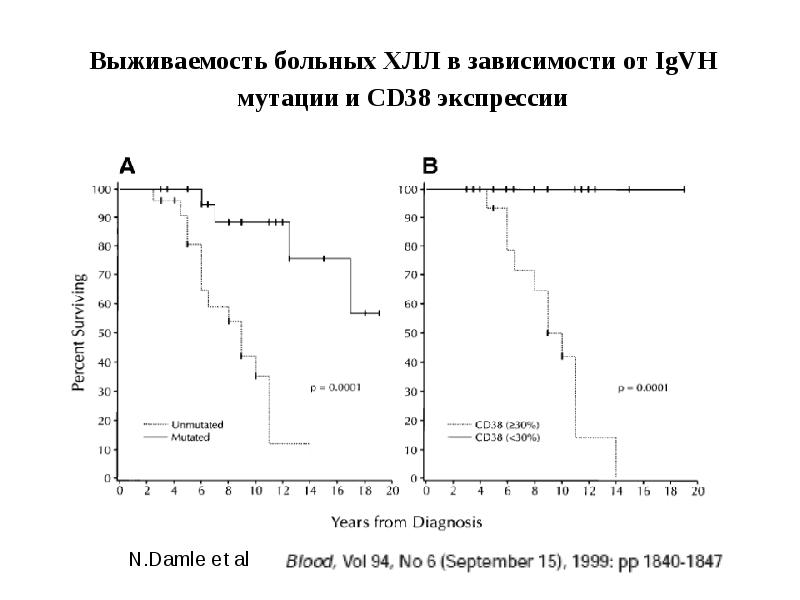
- 33. Выживаемость больных ХЛЛ в зависимости от IgVH мутации и CD38 экспрессии
- 34. Прогностическое значение соматической мутации и CD38+ при ХЛЛ mut JgVн(-) CD38+
- 35. Основные показания для начала терапии больных ХЛЛ Перспектива выполнения ТСК (молодой
- 36. Факторы, влияющие на выбор терапии больных ХЛЛ Возраст ≤ 60 лет,
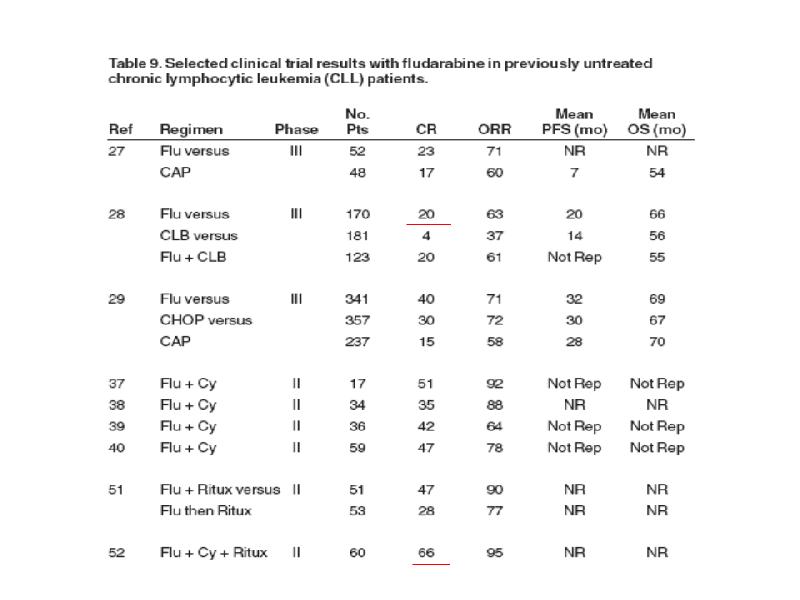
- 37. Методы лечения ХЛЛ Хлорбутин ± преднизолон СНОР, САР Флударабин (кладрибин, пентостатин)
- 38. Критерии полной ремиссии ХЛЛ Отсутствие лимфаденопатии, спленомегалии, гепатомегалии по данным КТ
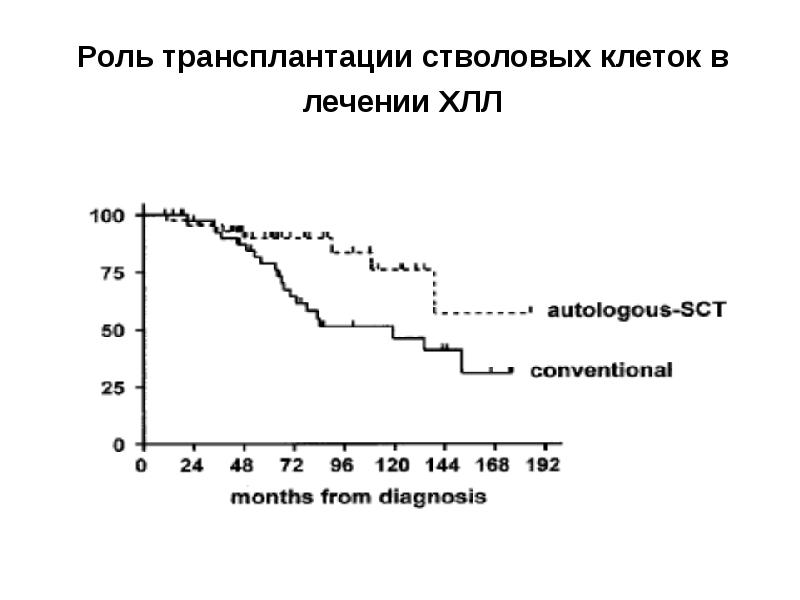
- 39. Роль трансплантации стволовых клеток в лечении ХЛЛ
- 41. Тактика лечения больных ХЛЛ на постремиссионном этапе После достижения ПР в
- 42. Потенциальные мишени для патогенетического лечения ХЛЛ (N.E.Kay e.a.,2002)
- 43. Волосатоклеточный лейкоз – лимфопролиферативное заболевание, характеризующееся появлением в крови или костном
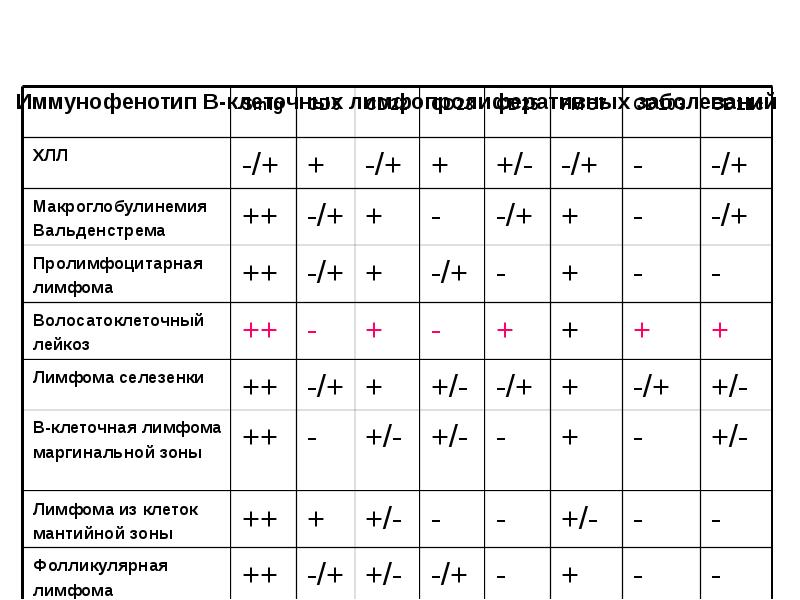
- 44. Иммунофенотип В-клеточных лимфопролиферативных заболеваний
- 45. Лабораторные признаки при волосатоклеточном лейкозе Количество “волосатых” клеток в крови или
- 46. Клинические проявления при волосатоклеточном лейкозе Симптомы анемии Частые тяжелые инфекции Геморрагический
- 47. Лечение волосатоклеточного лейкоза Аналоги пуриновых нуклеозидов (пентостатин, кладрибин) - 87-100% полных
- 48. Лимфомы Неходжкинские лимфомы 70-88% Ходжкинские лимфомы 12-30% В мире –
- 49. Неходжкинские лимфомы Клинические проявления обусловлены: Наличием опухолевого очага - увеличение лимфоузлов
- 50. Наружные лимфоузлы при неходжкинских лимфомах Эластической, затем плотной консистенции Без местных
- 51. Локализация первичных проявлений при неходжкинских лимфомах Периферические лимфоузлы Органы брюшной полости
- 52. Симптомы опухолевой интоксикации Необъяснимая потливость Повышение температуры тела Похудание (≥10%) Вялость,
- 53. Диагностический алгоритм при неходжкинских лимфомах Врачебный осмотр и сбор анамнеза Клинический
- 54. Определение стадий заболевания по Энн Эрбор Стадия I Поражение одиночного
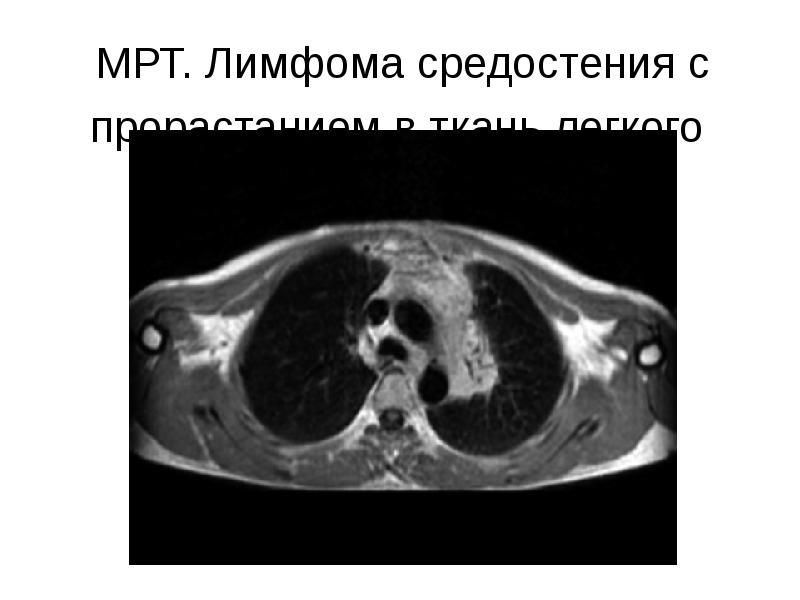
- 55. МРТ. Лимфома средостения с прорастанием в ткань легкого
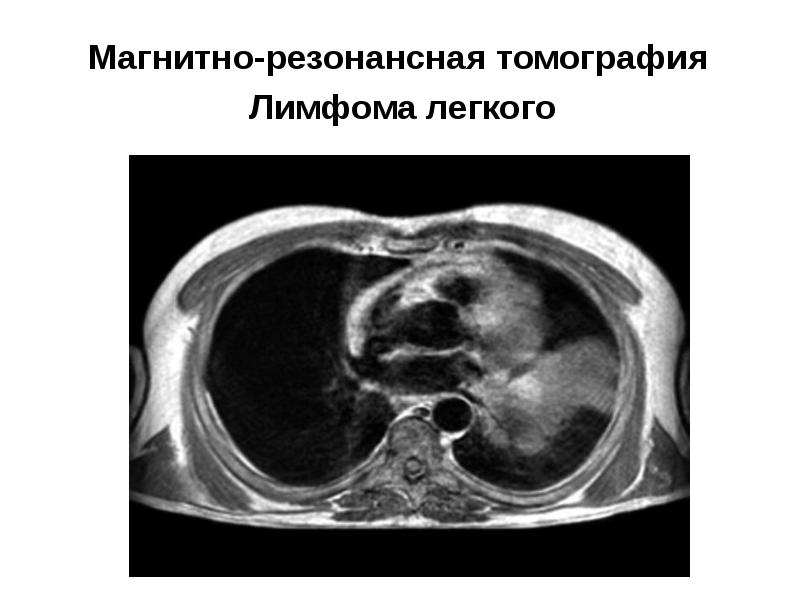
- 56. Магнитно-резонансная томография Лимфома легкого
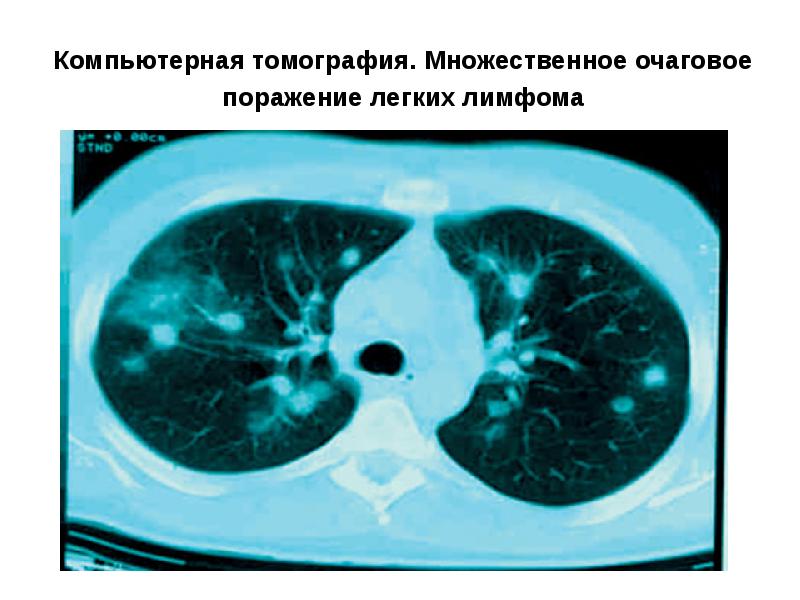
- 57. Компьютерная томография. Множественное очаговое поражение легких лимфома
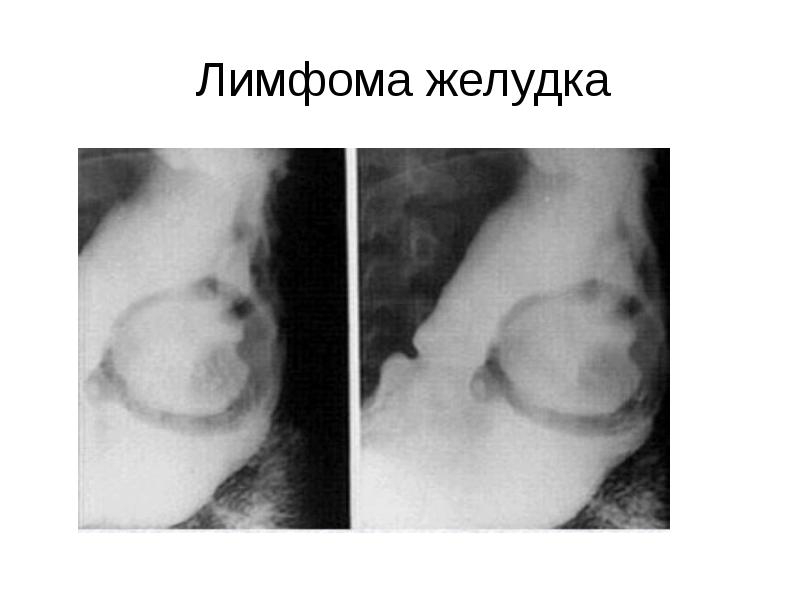
- 58. Лимфома желудка
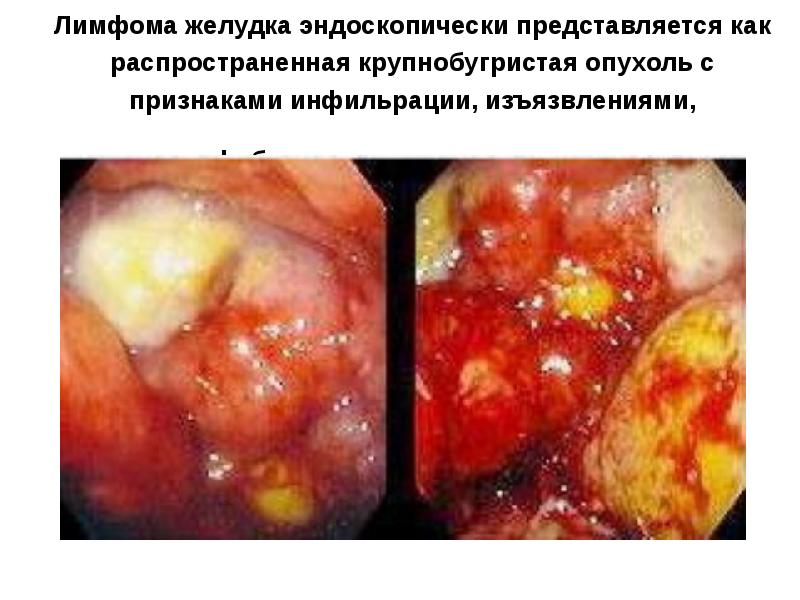
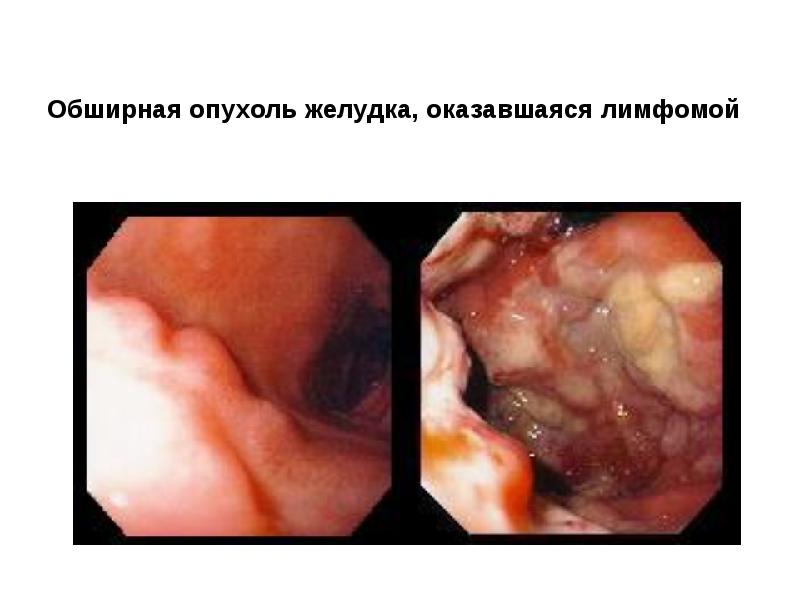
- 59. Лимфома желудка эндоскопически представляется как распространенная крупнобугристая опухоль с признаками инфильрации,
- 60. Обширная опухоль желудка, оказавшаяся лимфомой
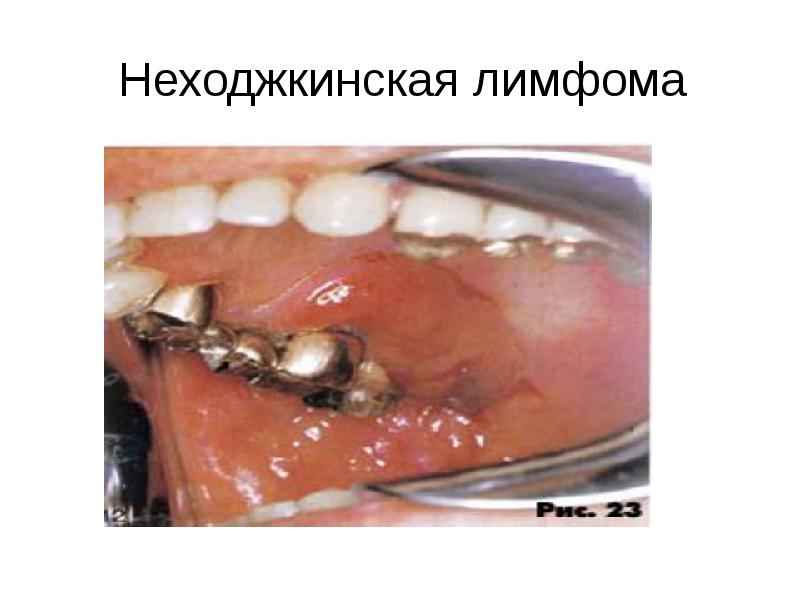
- 61. Неходжкинская лимфома
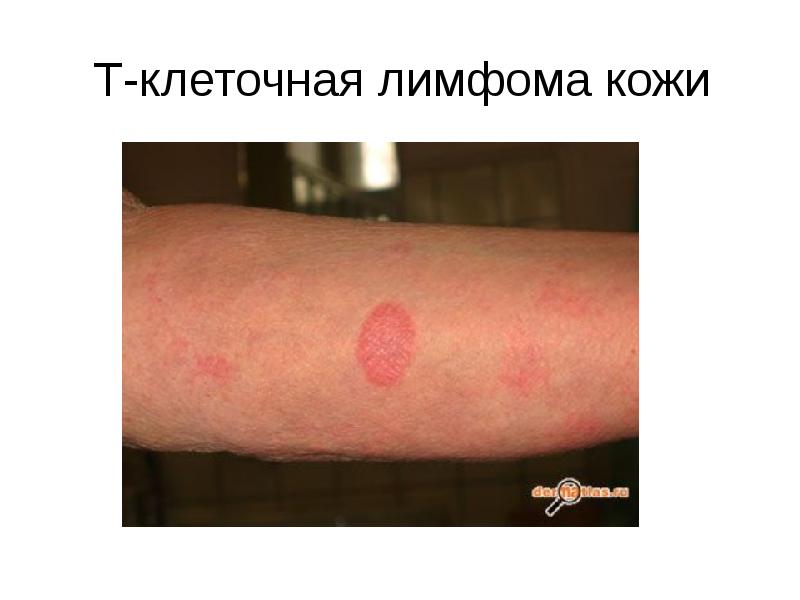
- 62. Т-клеточная лимфома кожи
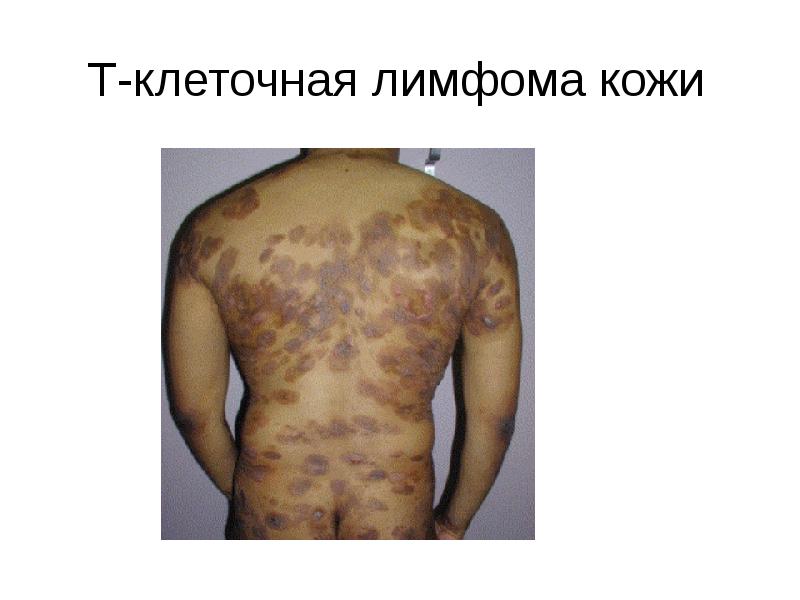
- 63. Т-клеточная лимфома кожи
- 64. Неходжкинские лимфомы низкой степени злокачественности В-клеточные Фолликулярная НХЛ (I-II степени) Диффузная
- 65. Неходжкинские лимфомы высокой степени злокачественности В-клеточные Диффузная крупноклеточная НХЛ НХЛ Беркитта
- 66. Лечение НХЛ Основа лечения НХЛ – химиотерапия и лучевая терапия (при
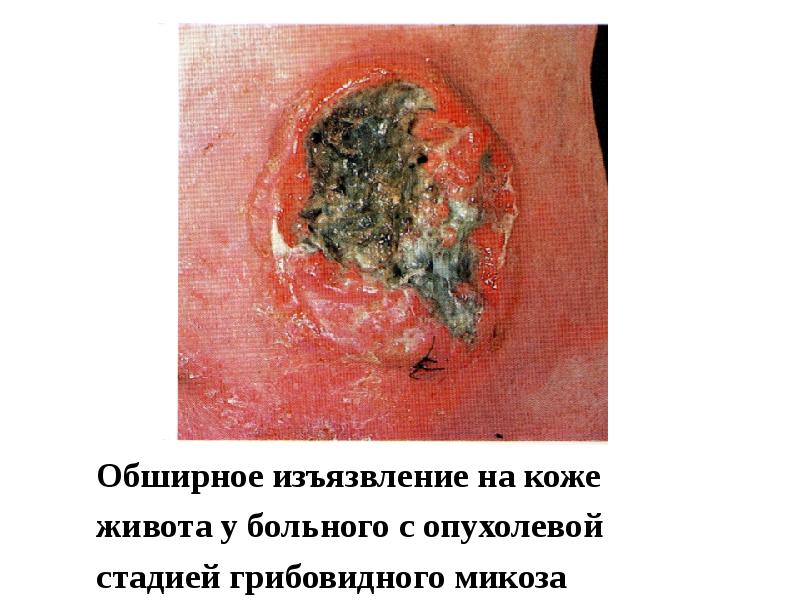
- 67. Грибовидный микоз является самой частой злокачественной лимфомой кожи. Грибовидный микоз
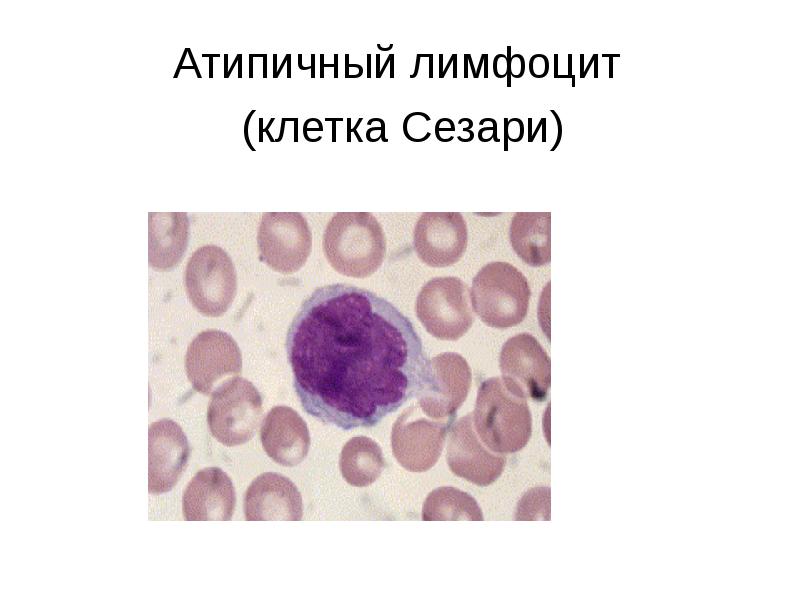
- 69. Синдром Сезари - сочетание эритродермии, сопровождающейся зудом, генерализованной лимфаденопатии, а также
- 70. Атипичный лимфоцит (клетка Сезари)
- 71. B-клеточные лимфомы кожи B-клеточные лимфомы кожи В отличие от T-клеточных лимфом,
- 72. Лечение лимфом кожи Стадии Ia-IIa PUVA –терапия ± α-интерферон Местная
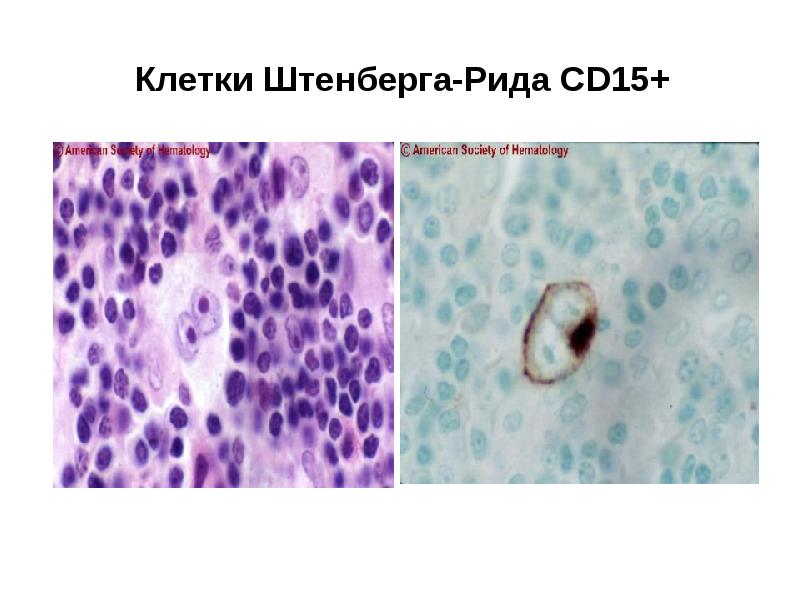
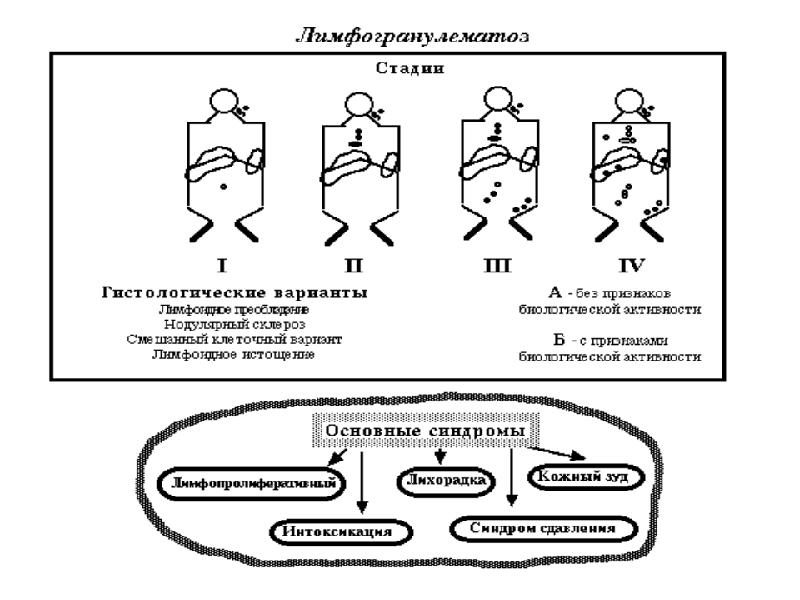
- 73. Лимфогранулематоз (болезнь Ходжкина, ходжскинская лимфома) - первичное опухолевое заболевание лимфоидной ткани.
- 74. Клетки Штенберга-Рида CD15+
- 75. Морфологические варианты лимфогрануломатоза
- 77. Лечение лимфогрануломатоза Химиотерапия/Лучевая терапия 36-40 Гр ( I – IIa стадии)
- 78. Схемы химиотерапии лимфогрануломатоза АВVD BEACOPP МОРР СОРР Dexa-BEAM BEAM
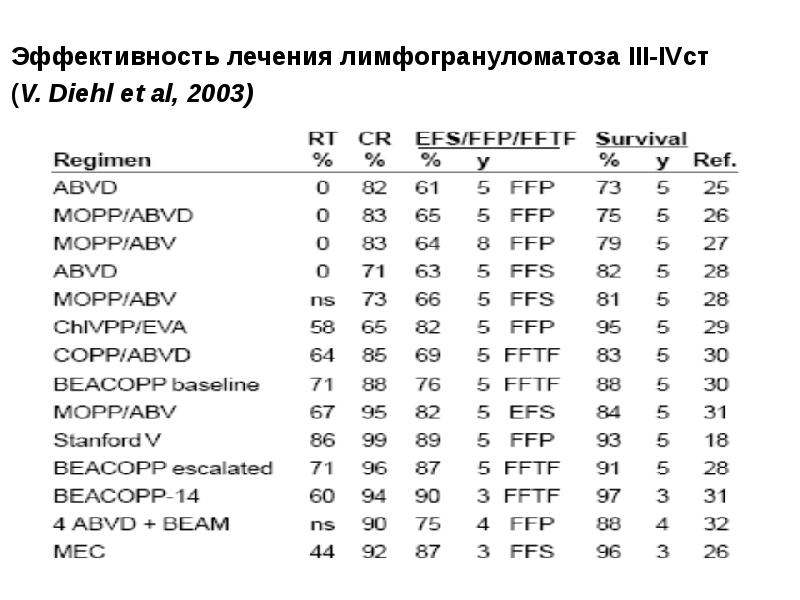
- 79. Эффективность лечения лимфогрануломатоза III-IVст (V. Diehl et al, 2003)
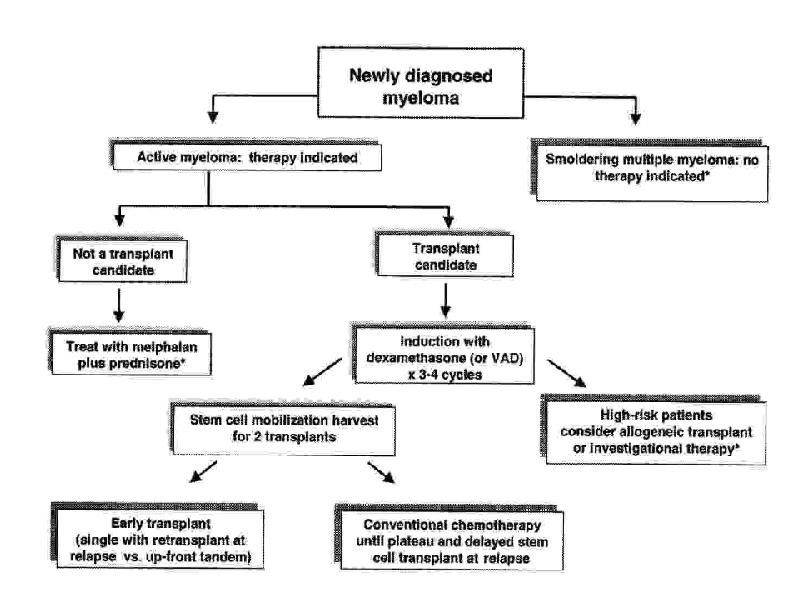
- 80. Множественная миелома Множественная миелома – лимфопролиферативное заболевание, морфологическим субстратом которого являются
- 81. По классификации REAL, миелома относится к лимфоидным опухолям низкой степени злокачественности.
- 82. Диагностические критерии множественной миеломы ( требуется наличие всех трех) 1. Моноклональные
- 83. Иммунофенотип миеломных клеток При множественной миеломе в костном мозге можно выделить
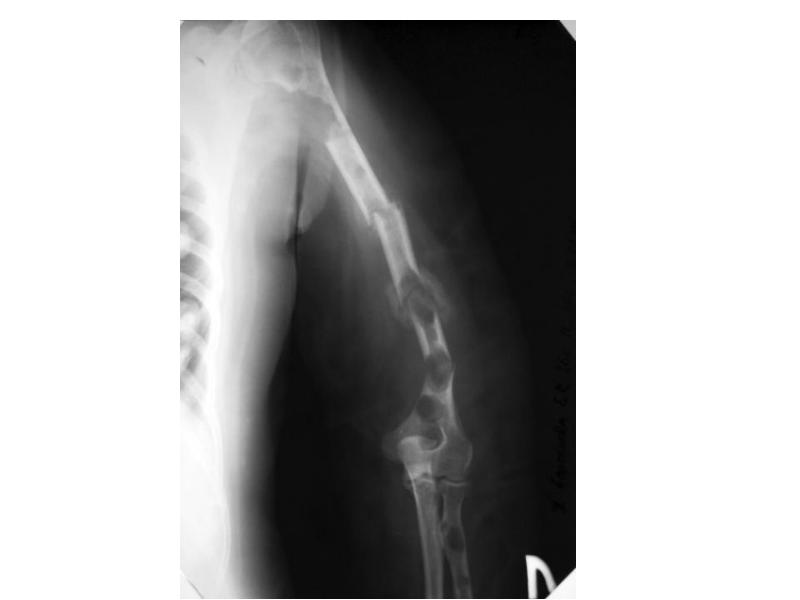
- 84. Клинические проявления миеломы
- 87. Лабораторные исследования при миеломе Полный клинический анализ крови, СОЭ Биохимическое
- 88. Электрофорез –иммунофиксация (сыворотки или концентрированной мочи) Электрофорез –иммунофиксация (сыворотки или концентрированной
- 89. 1. Симптоматическая миелома. 2. Вялотекущая миелома. 3. Плазмоклеточный лейкоз. 4. Несекретирующая
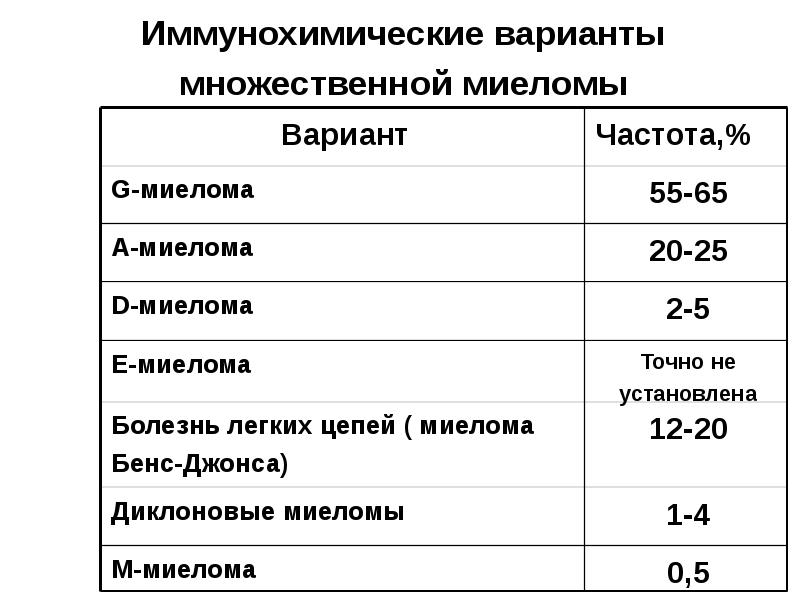
- 90. Иммунохимические варианты множественной миеломы
- 91. Стадии множественной миеломы по Durie/Salmon.
- 92. Прогностические факторы при множественной миеломе Возраст Соматический статус Β2-микроглобулин Альбумин сыворотки
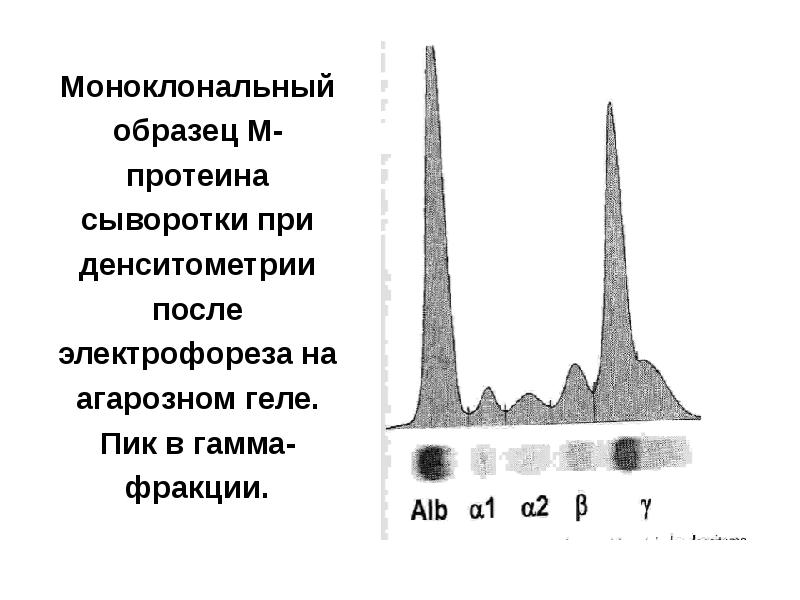
- 93. Моноклональный образец М-протеина сыворотки при денситометрии после электрофореза на агарозном геле.
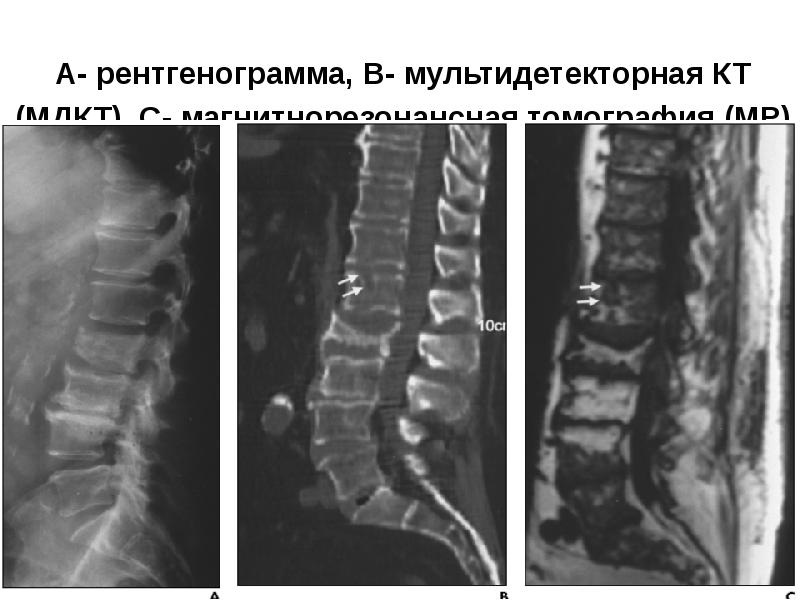
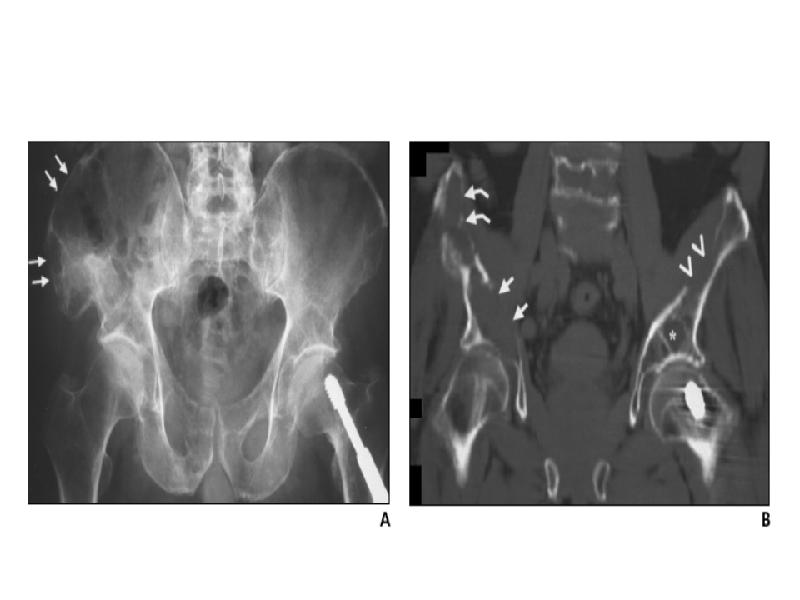
- 94. А- рентгенограмма, В- мультидетекторная КТ (МДКТ), С- магнитнорезонансная томография (МР)
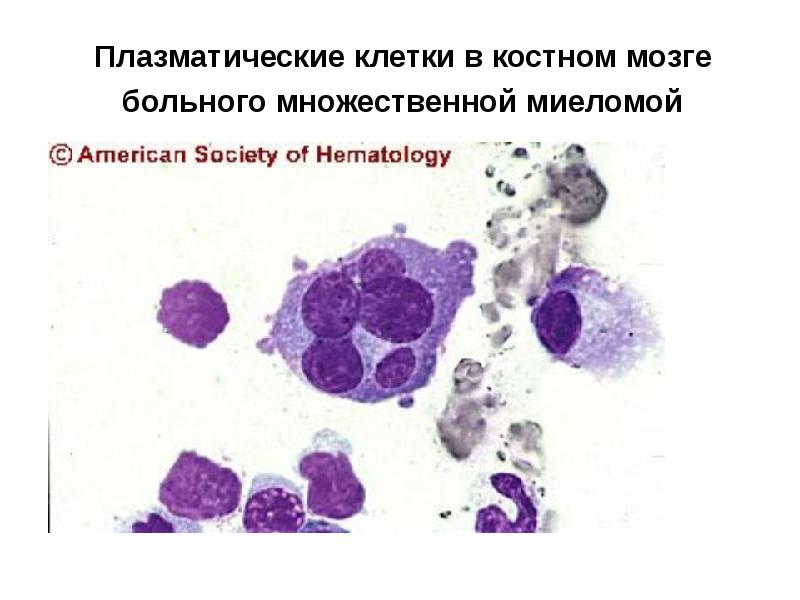
- 97. Плазматические клетки в костном мозге больного множественной миеломой
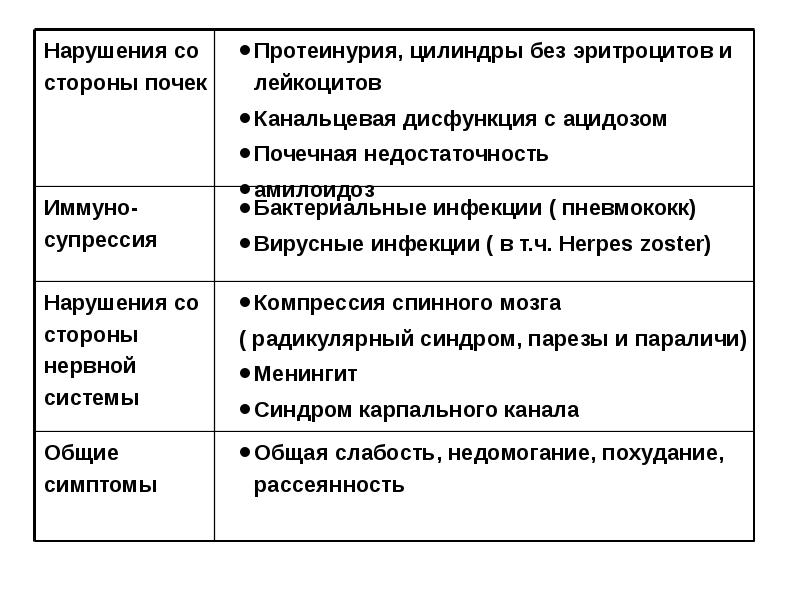
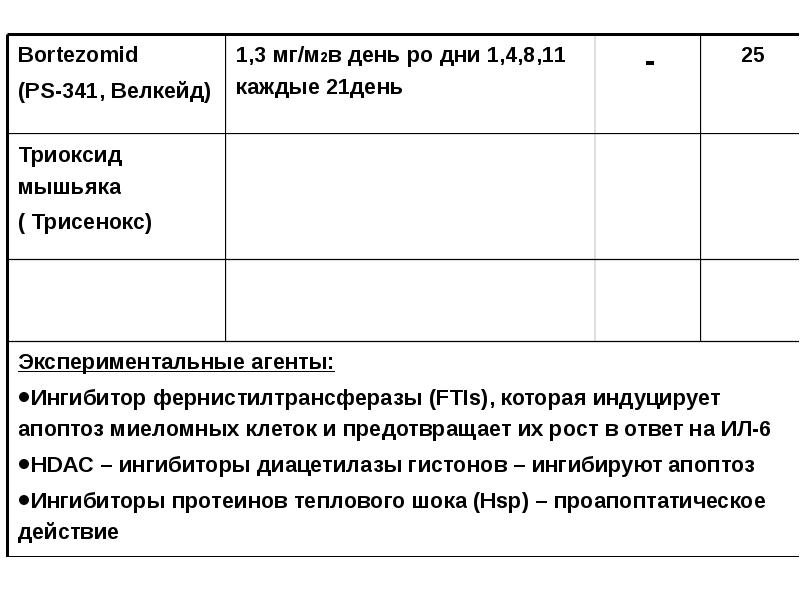
- 101. Лечение осложнений миеломы
- 104. Макроглобулинемия Вальденстрема. Макроглобулинемия Вальденстрема. Характеризуется наличием моноклонального иммуноглобулина М
- 105. Клиническая манифестация макроглобулинемии Вальденстрема
- 106. Признаки синдрома гипервязкости Кровотечение из носа и десен, реже – желудочно-кишечные
- 107. Лечение макроглобулинемии Вальденстрема Плазмаферез – с возмещением альбумином и растворами ,
- 108. Скачать презентацию




































































Слайды и текст этой презентации
Похожие презентации